# Glaucoma: O Ladrão Silencioso da Visão — Diagnóstico Precoce e Tratamento
O glaucoma é frequentemente chamado de "o ladrão silencioso da visão" — e a metáfora é precisa. Na grande maioria dos casos, a doença progride sem dor, sem vermelhidão e sem qualquer sintoma perceptível até que uma parcela significativa do nervo óptico já tenha sido destruída de forma irreversível. Estima-se que **metade das pessoas com glaucoma no mundo não saiba que tem a doença**.
No Brasil, o glaucoma afeta aproximadamente 2,4% da população acima de 40 anos, totalizando cerca de 1,1 milhão de pessoas com a condição. É a segunda causa de cegueira irreversível no mundo, superada apenas pela catarata — com a diferença crucial de que, enquanto a cegueira por catarata pode ser revertida com cirurgia, a perda de visão causada pelo glaucoma é permanente.
Este artigo explica o que é o glaucoma, como funciona o dano ao nervo óptico, quais são os fatores de risco, como é feito o diagnóstico e quais são as opções de tratamento disponíveis hoje.
---
## O Que É o Glaucoma?
O glaucoma não é uma única doença, mas um grupo de condições que compartilham uma característica comum: dano progressivo ao nervo óptico, a estrutura que transmite os sinais visuais do olho ao cérebro. Esse dano resulta em perda irreversível de campo visual, começando pela periferia e avançando em direção ao centro.
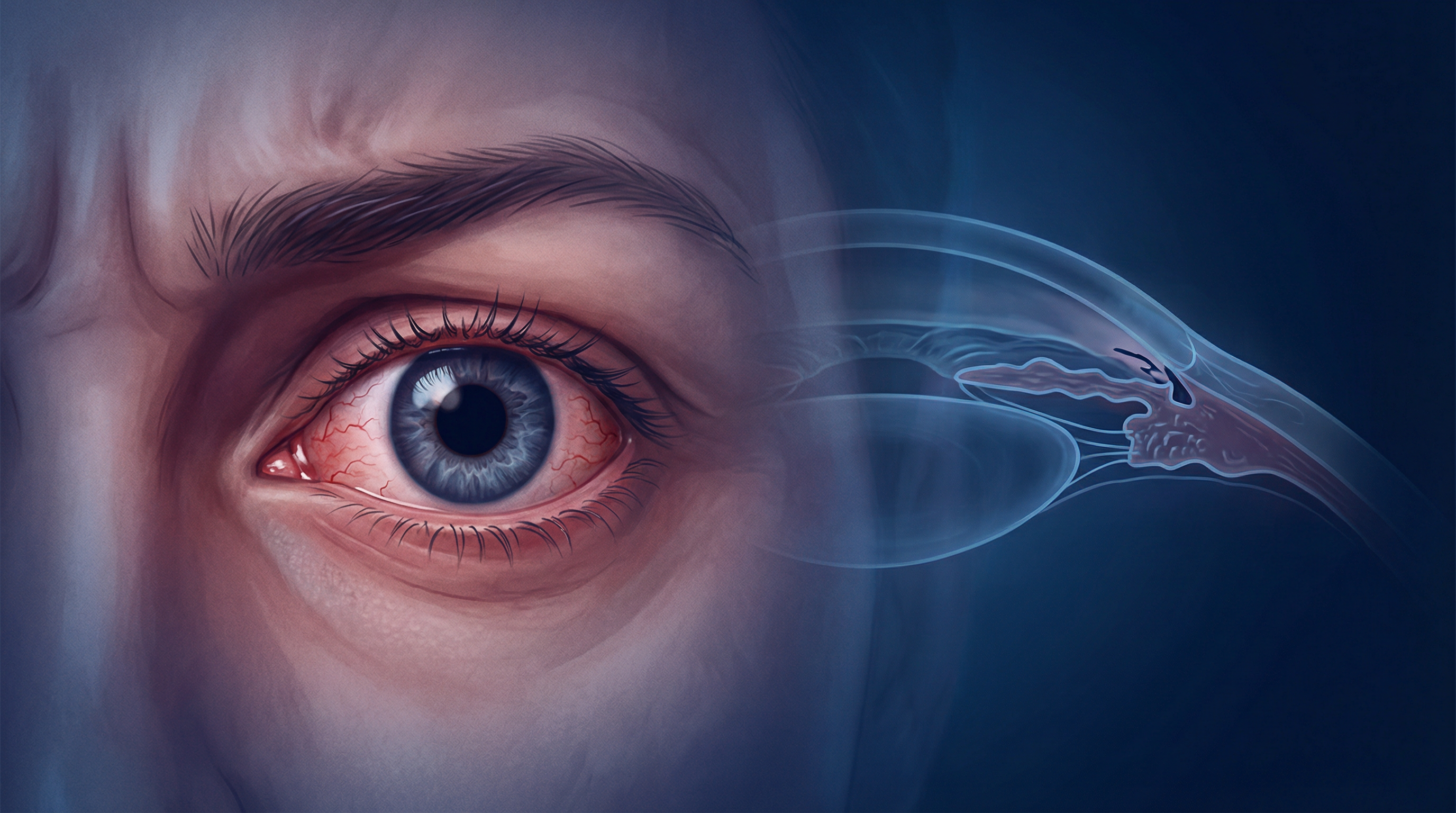
O principal fator de risco é a **pressão intraocular (PIO) elevada**. O olho produz continuamente um fluido chamado humor aquoso, que nutre as estruturas avasculares (cristalino e córnea) e é drenado pelo sistema trabecular, localizado no ângulo entre a íris e a córnea. Quando a drenagem é insuficiente, a pressão aumenta e comprime as fibras do nervo óptico, especialmente na região da lâmina cribosa — uma estrutura porosa pela qual as fibras nervosas passam ao sair do olho.
É importante notar que **nem toda pressão elevada causa glaucoma** (hipertensão ocular sem dano) e que **glaucoma pode ocorrer com pressão normal** (glaucoma de pressão normal), especialmente em pacientes com fluxo sanguíneo deficiente ao nervo óptico.
---
## Tipos de Glaucoma
| Tipo | Características | Prevalência |
|---|---|---|
| Glaucoma primário de ângulo aberto (GPAA) | Mais comum; progressão lenta e silenciosa; ângulo drenagem aberto | ~70% dos casos |
| Glaucoma primário de ângulo fechado (GPAF) | Bloqueio agudo ou crônico do ângulo; pode causar dor intensa | ~20% dos casos |
| Glaucoma de pressão normal (GPN) | Dano ao nervo óptico com PIO dentro da faixa normal | ~10–15% dos casos |
| Glaucoma secundário | Causado por outra condição: uveíte, trauma, uso de corticoides | Variável |
| Glaucoma congênito | Presente ao nascimento; causa olho aumentado (buftalmo) | Raro |
O **glaucoma agudo de ângulo fechado** merece atenção especial: é uma emergência oftalmológica. O paciente apresenta dor ocular intensa, cefaleia, náuseas, visão turva com halos coloridos ao redor de luzes e olho vermelho. Sem tratamento imediato, pode causar cegueira em horas.
---
## Fatores de Risco
Conhecer os fatores de risco é fundamental para identificar quem deve ser rastreado com mais frequência:
**Pressão intraocular elevada (> 21 mmHg)** — o principal fator de risco modificável. Cada 1 mmHg de redução na PIO diminui o risco de progressão em aproximadamente 10%.
**Idade avançada** — a prevalência aumenta de 1% aos 40 anos para mais de 10% após os 80 anos.
**Histórico familiar** — parentes de primeiro grau com glaucoma têm risco 4 a 9 vezes maior de desenvolver a doença.
**Raça negra** — afrodescendentes têm prevalência 3 a 4 vezes maior de glaucoma primário de ângulo aberto e tendem a apresentar formas mais graves.
**Miopia alta** — olhos com comprimento axial aumentado têm lâmina cribosa mais vulnerável à pressão.
**Uso prolongado de corticoides** — colírios, comprimidos ou injeções de corticosteroides podem elevar a PIO em indivíduos geneticamente predispostos.
**Doenças vasculares** — hipertensão arterial sistêmica, diabetes e enxaqueca estão associadas ao glaucoma de pressão normal.
---
## Sintomas: Por Que o Glaucoma É Silencioso?
O glaucoma primário de ângulo aberto raramente causa sintomas até estágios avançados. Isso ocorre porque:
1. A perda de campo visual começa pela periferia, onde a sensibilidade é menor.
2. O cérebro "preenche" os defeitos de campo visual com informação do olho contralateral.
3. A acuidade visual central (leitura, reconhecimento de rostos) é preservada até fases muito tardias.
Quando o paciente finalmente percebe a perda visual, frequentemente já perdeu 40% ou mais das fibras do nervo óptico. Por isso, **o rastreamento preventivo é a única forma confiável de detectar o glaucoma precocemente**.
---
## Diagnóstico: Exames Necessários
O diagnóstico do glaucoma requer uma avaliação multimodal:
| Exame | O Que Avalia |
|---|---|
| Tonometria | Mede a pressão intraocular |
| Gonioscopia | Visualiza o ângulo de drenagem (aberto vs. fechado) |
| Fundoscopia / Retinografia | Avalia a morfologia do nervo óptico (escavação, hemorragias) |
| OCT do nervo óptico e CFNR | Mede a espessura da camada de fibras nervosas da retina |
| Perimetria computadorizada | Mapeia o campo visual e detecta defeitos característicos |
| Paquimetria | Mede a espessura corneana (afeta a leitura da tonometria) |
A **tomografia de coerência óptica (OCT)** revolucionou o diagnóstico precoce do glaucoma. Ela detecta perda de fibras nervosas antes que qualquer defeito de campo visual seja perceptível na perimetria — uma janela de oportunidade para intervir antes do dano funcional.
A **perimetria computadorizada** (campo visual) é o exame funcional padrão para monitorar a progressão. Defeitos característicos incluem o escotoma arqueado de Bjerrum, o degrau nasal e a redução concêntrica do campo.
---
## Tratamento: Controle da Pressão Intraocular
O único tratamento comprovado para o glaucoma é a **redução da pressão intraocular**. Não existe tratamento que regenere as fibras nervosas já perdidas, mas a redução da PIO retarda ou impede a progressão.
### Colírios Hipotensores
São a primeira linha de tratamento na maioria dos casos. As principais classes são:
**Análogos de prostaglandinas** (latanoprosta, bimatoprosta, travoprosta) — aumentam o escoamento uveoescleral do humor aquoso. São os mais eficazes (redução de 25–35% da PIO) e têm posologia de uma gota ao dia.
**Betabloqueadores** (timolol, betaxolol) — reduzem a produção de humor aquoso. Contraindicados em asma, DPOC e bloqueio cardíaco.
**Inibidores da anidrase carbônica** (dorzolamida, brinzolamida) — reduzem a produção de humor aquoso. Disponíveis em colírio e comprimido.
**Alfa-agonistas** (brimonidina) — reduzem produção e aumentam drenagem. Úteis como adjuvantes.
**Rho-quinase inibidores** (netarsudil) — nova classe que aumenta a drenagem trabecular.
A adesão ao tratamento é o maior desafio no manejo do glaucoma. Estudos mostram que apenas 50–60% dos pacientes usam os colírios corretamente após 1 ano. A educação do paciente sobre a natureza silenciosa da doença e a importância do tratamento contínuo é parte essencial do cuidado.
### Laser
**Trabeculoplastia seletiva a laser (SLT)** — aplica pulsos de laser no tecido trabecular, melhorando a drenagem do humor aquoso. Pode ser usada como tratamento inicial (especialmente em pacientes com dificuldade de adesão a colírios) ou como adjuvante. O efeito dura em média 3–5 anos e o procedimento pode ser repetido.
**Iridotomia periférica a laser (LPI)** — cria uma abertura na íris para equalizar a pressão entre câmara anterior e posterior. É o tratamento definitivo para glaucoma de ângulo fechado e profilático para olhos com ângulo estreito.
### Cirurgia
Indicada quando a PIO-alvo não é atingida com colírios e laser, ou quando a progressão continua apesar do tratamento clínico.
**Trabeculectomia** — cria uma via alternativa de drenagem do humor aquoso para o espaço subconjuntival. É a cirurgia mais realizada para glaucoma, com excelente eficácia a longo prazo.
**Dispositivos de drenagem (implantes de tubo)** — tubos de silicone que desviam o humor aquoso para um reservatório subconjuntival. Indicados em casos complexos com falha de trabeculectomia prévia ou glaucomas secundários.
**Cirurgias MIGS (Minimally Invasive Glaucoma Surgery)** — nova geração de procedimentos minimamente invasivos com menor risco de complicações, frequentemente combinados com a cirurgia de catarata.
---
## Metas de Tratamento e Monitoramento
O objetivo do tratamento não é normalizar a pressão, mas atingir uma **PIO-alvo individualizada** — o nível de pressão abaixo do qual a progressão é improvável para aquele paciente específico, considerando o dano já existente, a expectativa de vida e os fatores de risco.
O monitoramento regular inclui:
- Tonometria a cada 3–6 meses
- OCT do nervo óptico anualmente (ou a cada 6 meses em casos em progressão)
- Perimetria computadorizada a cada 6–12 meses
- Fundoscopia com avaliação do nervo óptico
---
## Quem Deve Fazer Rastreamento para Glaucoma?
A detecção precoce depende do rastreamento ativo. Recomenda-se exame oftalmológico completo com avaliação do nervo óptico e tonometria para:
- Todos os adultos acima de 40 anos, pelo menos a cada 2 anos
- Anualmente para pacientes com fatores de risco (história familiar, raça negra, miopia alta, uso de corticoides)
- Imediatamente para qualquer pessoa com sintomas de glaucoma agudo (dor ocular, halos, visão turva)
---
## Conclusão
O glaucoma é uma doença crônica que exige tratamento contínuo e acompanhamento regular por toda a vida. A boa notícia é que, quando diagnosticado precocemente e tratado adequadamente, a grande maioria dos pacientes preserva a visão funcional por décadas.
A mensagem mais importante é simples: **não espere ter sintomas para fazer um exame de vista**. O glaucoma não dói, não avisa — e quando você percebe, a visão perdida não volta.
**No Instituto do Glaucoma da Drudi e Almeida, oferecemos diagnóstico completo com OCT de última geração, perimetria computadorizada e todas as modalidades de tratamento — do colírio à cirurgia — em um único centro especializado.**
---
*Artigo elaborado pela equipe médica da Drudi e Almeida Oftalmologia. As informações têm caráter educativo e não substituem a consulta com um oftalmologista.*